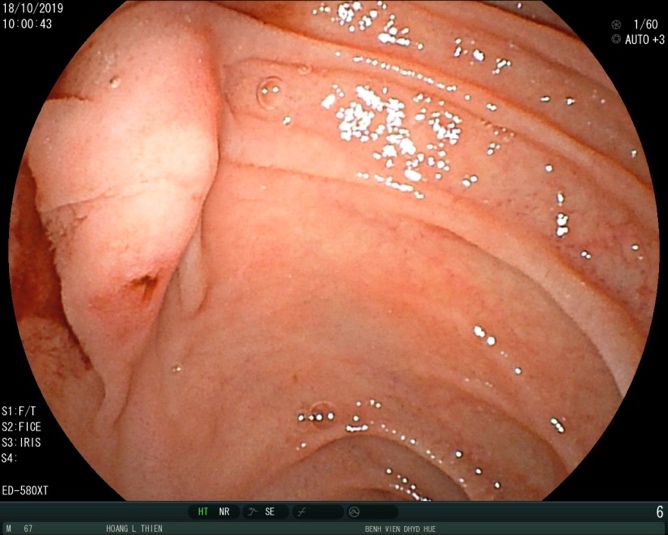
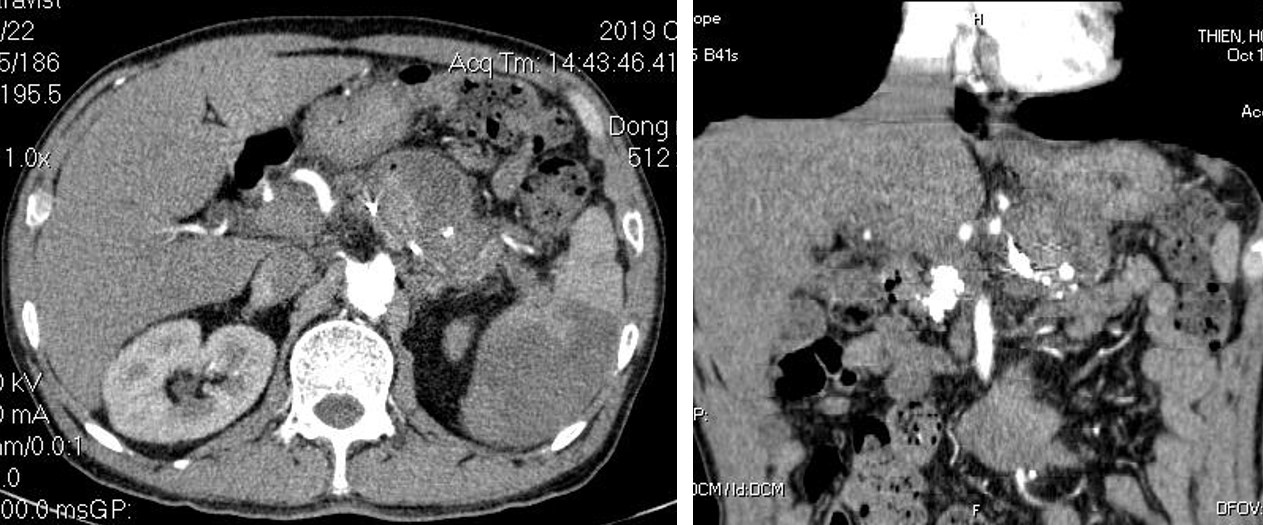
Bệnh nhân được truyền máu 4 đơn vị máu và nội soi dạ dày cấp cứu, ghi nhận hình ảnh máu tươi phun ra từ lỗ nhú tá lớn. Chẩn đoán ban đầu là chảy máu từ đường mật hoặc tụy. Bệnh nhân được siêu âm và chụp cắt lớp vi tính (CLVT). Phim chụp CLVT cho thấy hình ảnh một túi giả phình động mạch lách kích thước lớn gần gốc động mạch lách, bên trong có huyết khối. Nhu mô tụy teo mỏng và vôi hóa nhiều, hình ảnh điển hình của viêm tụy mạn. Sau khi hội chẩn đa chuyên khoa gồm Nội soi tiêu hóa, Nội tổng hợp, Chẩn đoán hình ảnh, Ngoại tiêu hóa, đơn vị DSA, Gây mê hồi sức, bệnh nhân được chẩn đoán là chảy máu cấp nặng từ ống tụy chính do vỡ túi giả phình động mạch lách trên nền viêm tụy mạn.
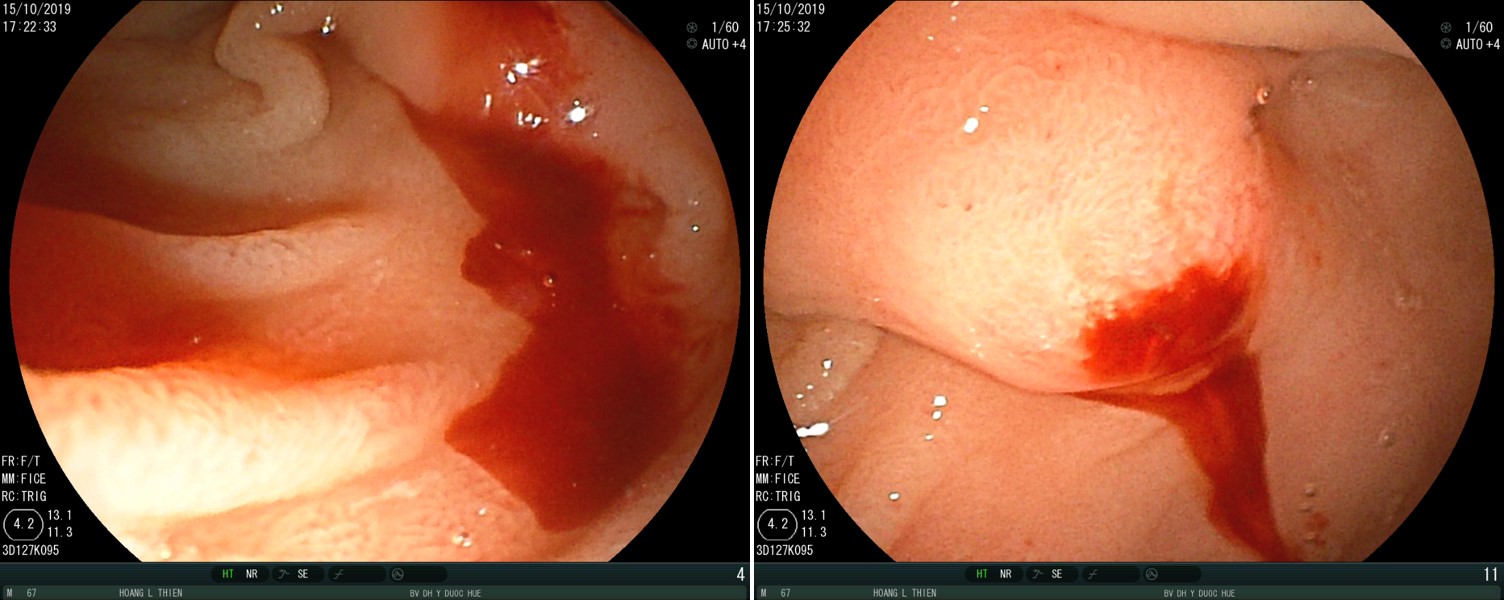
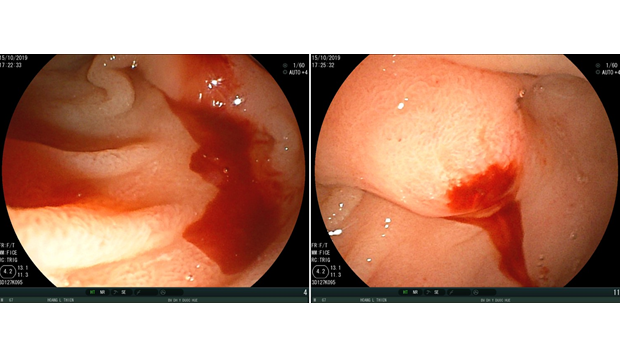
Hình 1. Hình ảnh máu tươi chảy ra từ nhú tá lớn trên nội soi.
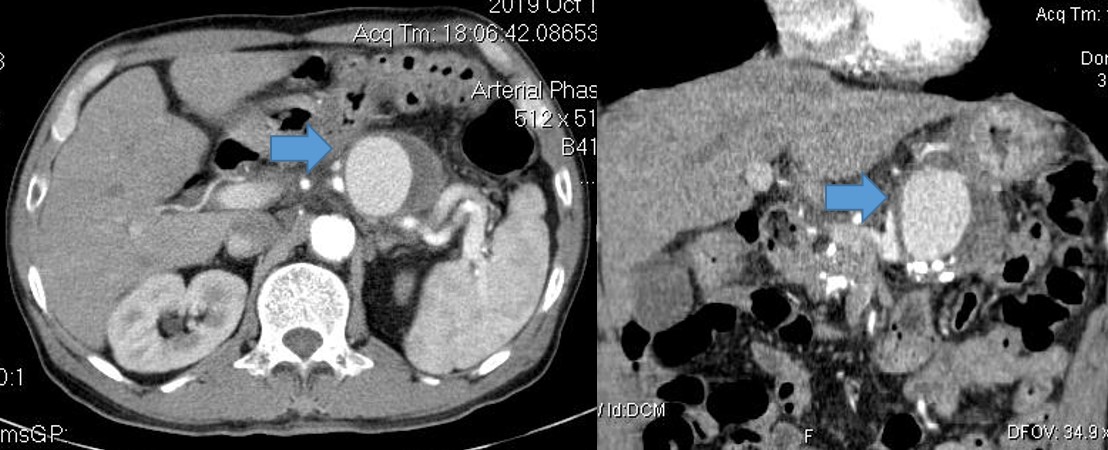
Hình 2. Túi giả phình kích thước lớn ở động mạch lách (mũi tên xanh)/ viêm tụy mạn.
Bệnh nhân được hồi sức tích cực, chuyền máu và được chỉ định can thiệp nội mạch cầm máu cấp cứu. Phương án được ekip CĐHA can thiệp đưa ra là cô lập túi giả phình (isolation) bằng cách nút tắc động mạch lách từ cửa trước và cửa sau (front door-back door embolization) bằng vòng xoắn kim loại (coil). Với túi giả phình kích thước lớn thì đây là kỹ thuật điều trị tối ưu trong điều kiện sẵn có. Hình chụp động mạch thân tạng cho thấy khối giả phình xuất phát gần gốc động mạch lách. Đây là một trường hợp khó khăn về mặt kỹ thuật khi phẫu thuật viên phải thả coil sao cho vừa đủ để lấp dòng chảy vào túi giả phình mà không ảnh hưởng đến dòng chảy vào động mạch gan chung. Khó khăn thứ hai là chúng tôi không có sẵn microcoil, loại coil kích thước nhỏ có thể thả qua vi ống thông (microcatheter 2.7F), do vậy chúng tôi bắt buộc phải thả coil lớn qua ống thông kích thước lớn (catheter 5F). Điều này có nghĩa là catheter phải được neo cố định ở ngay gốc động mạch lách trong quá trình thả coil. Chúng tôi sử dụng coil kích thước lớn (đường kính 12mm) trước tiên để tạo khung trong lòng mạch, sau đó thả tiếp các coil nhỏ hơn (10mm, 8mm và 5mm) để tạo thành búi lấp mạch. Hình chụp sau cùng cho thấy tắc hoàn toàn gốc động mạch lách, dòng chảy vào động mạch gan vẫn bảo tồn, tuần hoàn bàng hệ cho lách từ nhánh động mạch tụy ngang và vị ngắn.
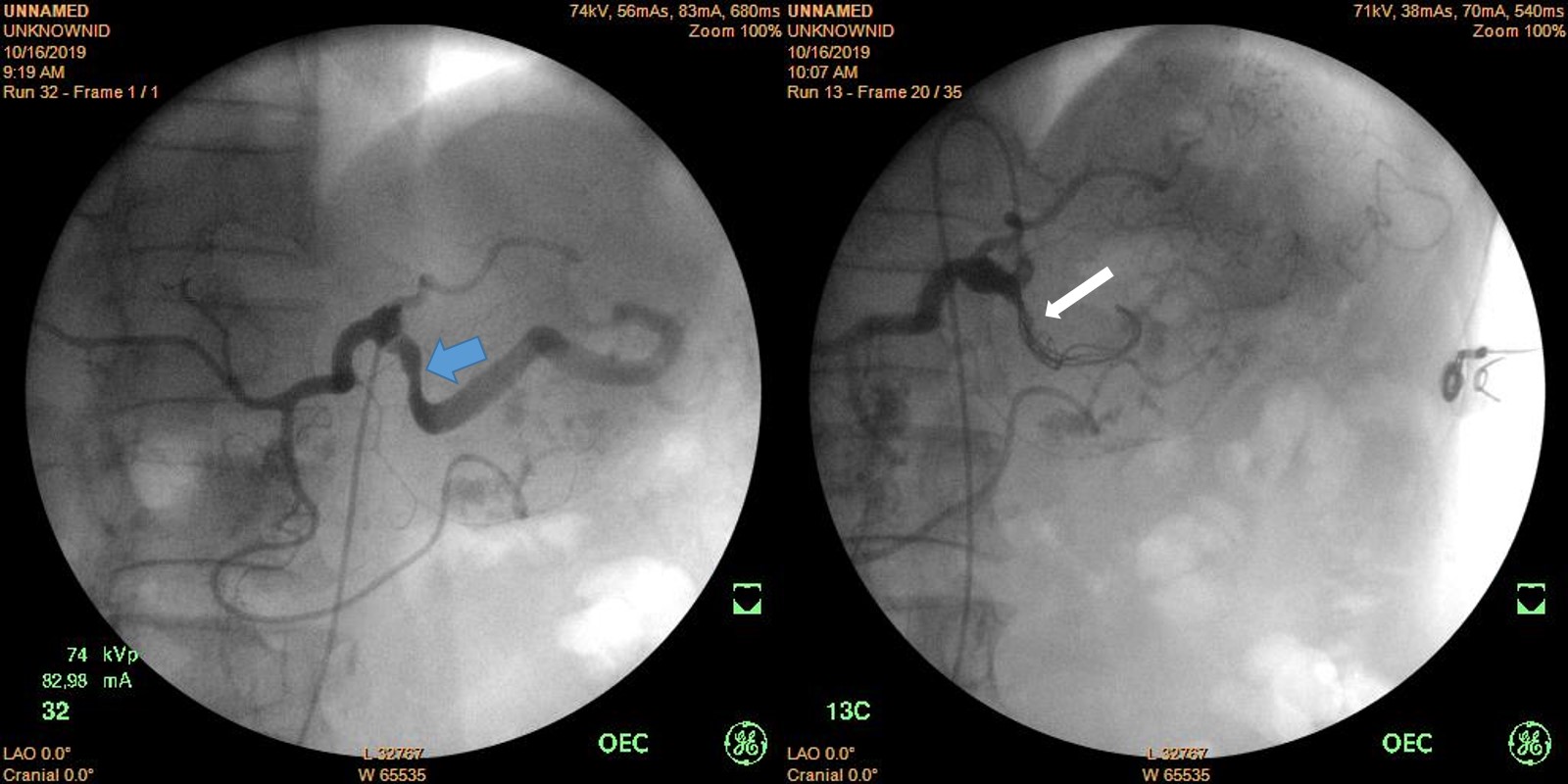
Hình 3. Hình chụp động mạch thân tạng cho thấy bào mòn gần gốc động mạch lách (mũi tên xanh) và túi giả phình. Sau thả coil (mũi tên trắng), không thấy dòng chảy vào túi giả phình.
Sau can thiệp tình trạng bệnh nhân cải thiện dần, không đau bụng, đi cầu phân vàng, công thức máu ổn định, hồng cầu 3,4x1012/l và Hb 102 g/l. Nội soi dạ dày sau 3 ngày cho thấy còn ít máu rỉ ra từ nhú tá lớn. Tuy nhiên, hình chụp CLVT cho thấy túi giả phình đã được loại bỏ hoàn toàn (không có dòng chảy bên trong).
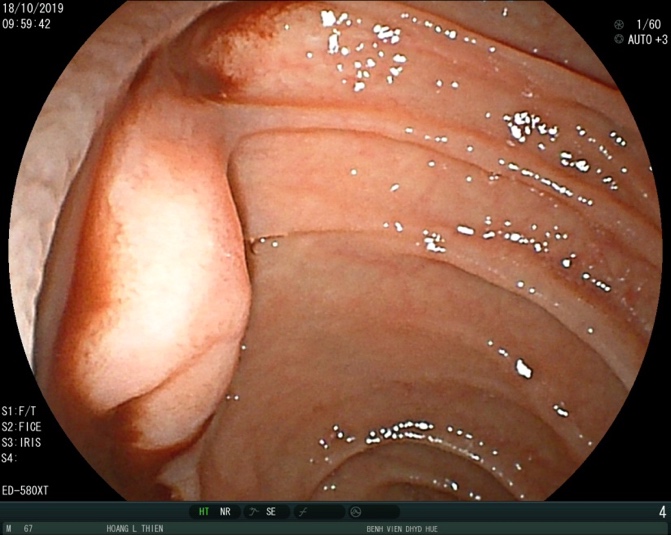
Hình 4. Còn ít máu bầm đỏ rỉ ra từ vị trí nhú tá lớn qua nội soi
Hình 5. Hình ảnh CLVT 3 ngày sau can thiệp. Huyết khối cấp tính trong túi giả phình, không thấy dòng chảy bên trong. Nhồi máu phần giữa và dưới lách như đã tiên lượng.
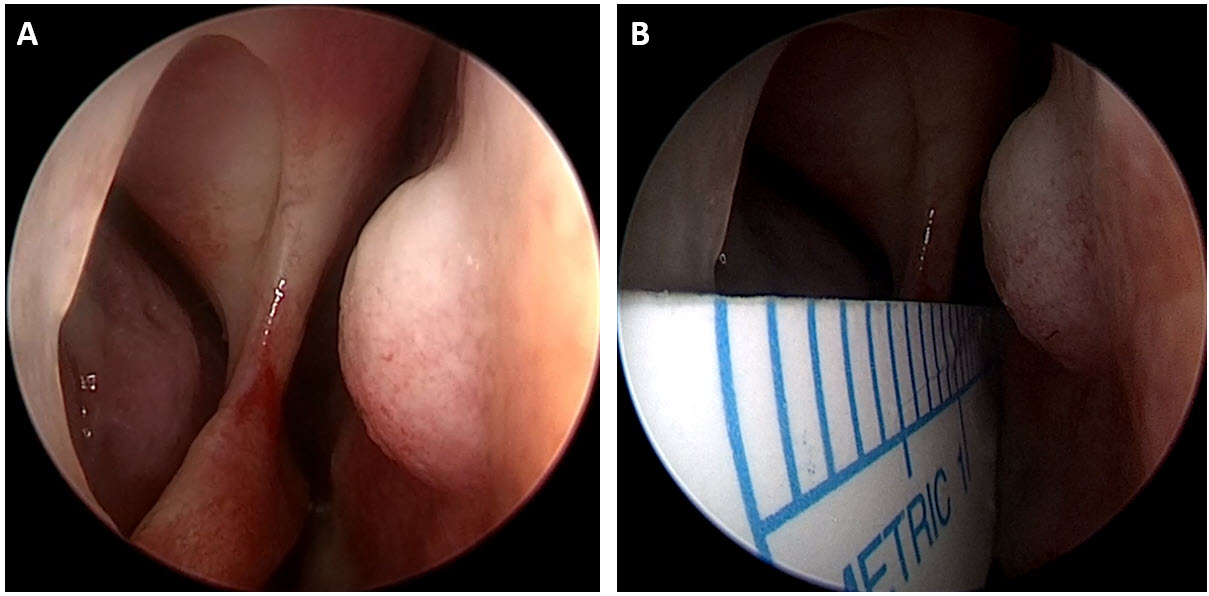
Bệnh nhân được tiếp tục theo dõi tại khoa Nội tổng hợp. Sau 7 ngày điều trị, bệnh nhân không đau bụng, đại tiện phân vàng, công thức máu ổn định. Siêu âm nội soi (EUS) được chỉ định để đánh giá lại tình trạng túi giả phình. Ghi nhận qua EUS không thấy máu chảy ra từ nhú tá lớn, túi giả phình giảm kích thước và đã được cô lập hoàn toàn, không thấy tín hiệu mạch bên trong. Bệnh nhân được xuất viện.
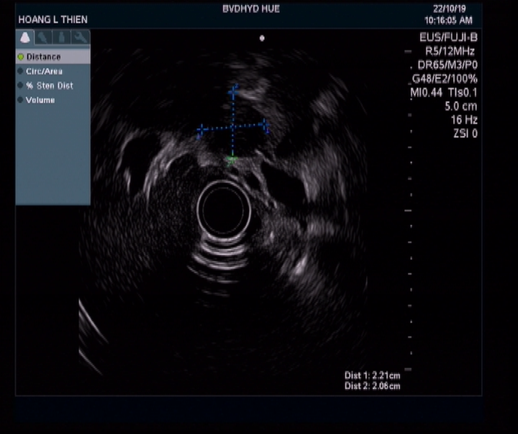
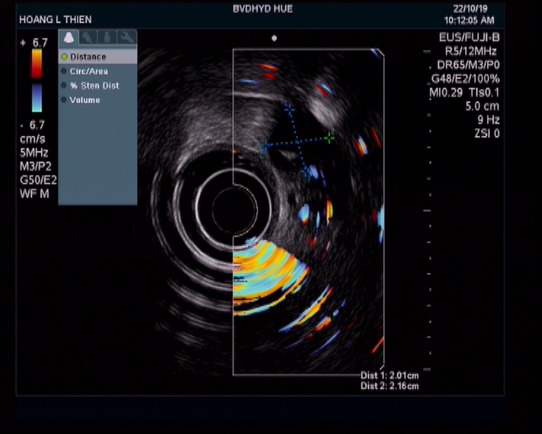
Hình 6. Siêu âm nội soi: kích thước túi giả phình (mũi tên màu trắng) đã giảm, không thấy tín hiệu mạch trong lòng túi.
Video can thiệp
Giả phình động mạch lách là một biến chứng mạch máu hiếm gặp (< 10%) của viêm tụy mạn, nguyên nhân thường là do các nhánh mạch máu trong tụy bị bào mòn và thông với nang giả tụy. Vỡ túi giả phình là một biến chứng nặng đe dọa tính mạng với tỷ lệ tử vong khoảng 12.5% nếu được điều trị và >90% nếu không điều trị. Trước đây phương pháp điều trị duy nhất là phẫu thuật, với tỷ lệ tử vong khoảng 56%. Ngày nay với sự phát triển của chẩn đoán hình ảnh can thiệp, phương pháp điều trị đầu tay là can thiệp nội mạch. Thành công từ trường hợp này cho thấy sự phối hợp đa chuyên khoa trong chẩn đoán và điều trị là vô cùng quan trọng.
TS.BS Lê Trọng Bỉnh và cộng sự.



_6a05a0edd377a.jpg)